Det var med glede jeg (Gustav Brinkby) og Göran Skjöld startet året med et foredrag for NÄE 2022 (Finske optometridager) om glaukomprosjektet, drevet i Region Skåne av Sveriges Optikerforbund, med Göran Skjöld som prosjektleder. Fokuset for prosjektet var hvordan man skal behandle pasienter med økt risiko for glaukom. Foredraget ble godt mottatt og vil inspirere til å skape retningslinjer for lignende konsepter også i Finland. Veldig gøy og gledelig!
NB! Vær oppmerksom på at artikkelen er skrevet av en av Optoteams svenske samarbeidspartnere, Gustav Brinkby. Det kan forekomme noen forskjeller mellom den norske og den svenske optikerbransjen og helsevesenet i de to landene.
Prosjektet baserte seg på dagens høye belastning på øyepoliklinikkene. Resultatene fra prosjektet viste hvordan optikere og optometrister kan bidra til å redusere denne belastningen. Det kan de gjøre ved å gi personer med økt risiko for å utvikle glaukom adekvat behandling før pasienten blir henvist videre.
I vårt tilfelle, der glaukomundersøkelse tar tid fra mer spesialisert behandling, kan optometrister være svært nyttige. Behovet for å få adekvat utredning, vurdering, og eventuelt henvises til helsevesenet er stort.
Formålet med prosjektet var dels å avklare og forbedre håndteringen av pasienter med økt risiko for grønn stær, dels å bruke optometristen som henvisningsinstans ved mistanke om sykdom av ikke-akutt karakter, og å redusere belastningen på øyepoliklinikkene. På denne måten kan pasientsikkerheten forbedres.
For å nevne noen eksempler, skrev Läkartidningen, des 2019, at forsinket behandling er det vanligste avviket på øyepoliklinikken. Her hadde de sett på 102 IVO-saker. Øyepoliklinikkene mangler i dag ressurser til å undersøke pasienter med økt risiko for å utvikle glaukom.
Et eksempel på dette er at Øyepoliklinikken ved Sentralsykehuset i Kristianstad. De har sendt ut tydelig informasjon om at man ikke tar imot pasienter med arvelighet for glaukom.
I dag vet vi at ca 25 % av Sveriges optikere har mulighet til å søke om og å bruke diagnostiske legemidler ved undersøkelser. Våren 2019 inviterte Sveriges Optikerforbund alle optometrister med denne muligheten i Region Skåne. Totalt 14 optometrister var samlet til informasjons- og opplæringsdag.
Denne dagen gikk vi gjennom prosjektets mål, retningslinjer for håndtering av pasienter med økt risiko for glaukom, risikofaktorer for glaukom, synsfeltundersøkelse med SAP, glaukomtyper, IoT-metoder, differensialdiagnoser, undersøkelsesprotokoller, retningslinjer for håndtering og retningslinjer for henvisninger fra optikere.
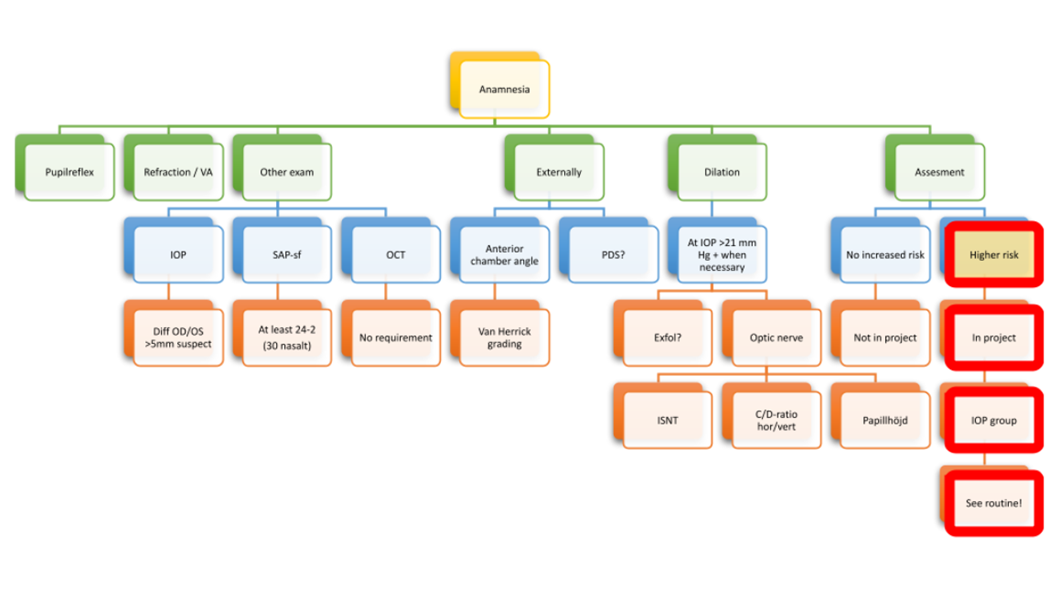
Undersøkelsesprotokollen og hvilke undersøkelser som skulle utføres er enklest presentert i flytskjemaet vist i figur 1. Alle undersøkelser skulle dokumenteres og det ble foretatt en vurdering av om pasienten var i fare for glaukom dersom det ble gitt noen avvikende måling.
For eksempel en forskjell mellom IoT på mer enn 5 mmHg eller en smal kammervinkel. På bakgrunn av dette ble pasienten delt inn i en gruppe basert på øyetrykk (øyet med høyest øyetrykk).
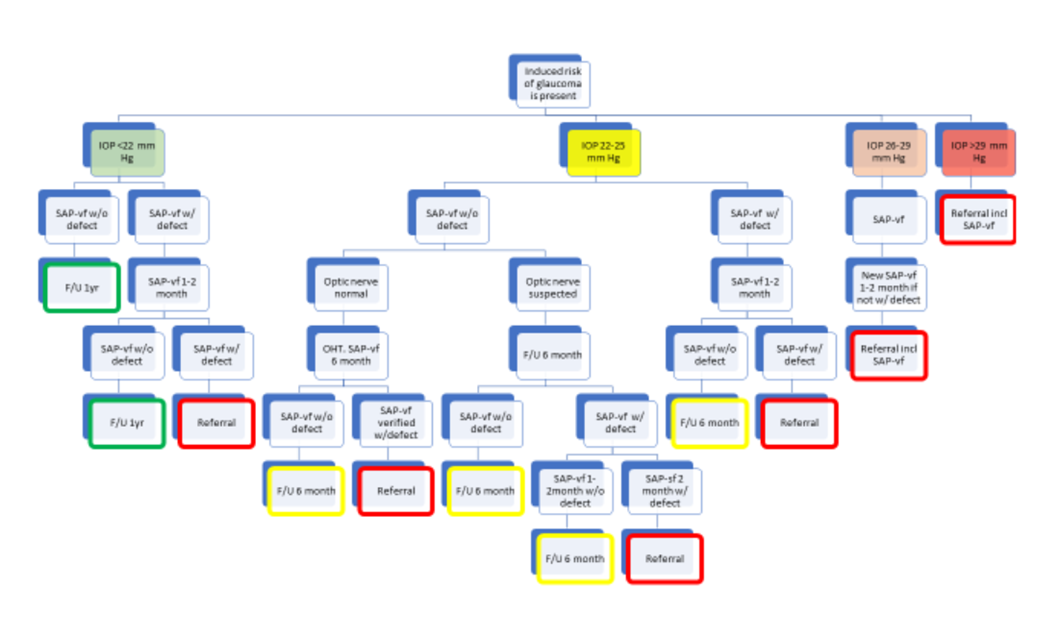
Øyetrykket i forbindelse med synsfeltundersøkelsen bestemte hvilken oppfølgingsfrekvens pasienten skulle ha. Dersom pasienten hadde større enn eller lik 26 mmHg, ville pasienten bli henvist uavhengig av utfallet av synsfeltundersøkelsen. Pasienter under 26 mmHg vil bli overvåket basert på flytskjemaet vist i figur 2.
For eksempel ville en pasient med øyetrykk på 25 mmHg og synsfeltdefekt for første gang bli fulgt opp 1-2 måneder senere med ny synsfeltundersøkelse. Hvis det på dette tidspunktet ikke viste en repeterbar synsfeltdefekt, ville pasienten bli fulgt opp 6 måneder senere av en optiker.
Alle data fra optometrister i Region Skåne ble samlet inn og totalt 167 pasienter ble undersøkt. I denne artikkelen deler jeg de mest interessante resultatene. Av de 167 pasientene som var involvert i prosjektet, var 22 henvist av en optikerkollega.
Resultatene er veldig interessante å diskutere. Det er utvilsomt en trygg og interessant modell å følge; nesten 80 % av pasientene med økt risiko for glaukom kan følges opp av optometrister.
Det betyr at øyepoliklinikkene spares for minst 3000 besøk i året. For disse pasientene vil det utgjøre minst 4500 oppfølgingsbesøk årlig. Implementering av denne modellen i Sverige vil spare både ventetider og ressurser, gitt dagens situasjon.
Det er noen faktorer som bør vurderes. Det intraokulære trykket ble i flere tilfeller målt med Non-Contact Tonometri (NCT) som ikke er gullstandarden for måling av øyetrykk. Bare optometrister med fullmakt fra øyeleger kunne bruke Goldman Applanations Tonometri.
En endring i forskriften om at optometrister i Sverige kan ta på øyet vil forbedre muligheten for oss til å bruke denne metoden for å måle tonometri. Dersom undersøkelsesprotokollen ikke er fulgt, det vil si at du gjør som du synes er best, er det risiko for å sette pasientensikkerheten i fare. Det er av stor betydning at protokollen følges og den er nøye balansert med andre studier, retningslinjer og også koordinert med øyelege.
Optikere uten høyere kvalifikasjoner har også en viktig rolle. Her er det viktig å gjøre det ytterste for å få pasienten i rette hender ut fra egen kompetanse og mulighet. Dersom det vurderes at en pasient har høyere risiko for glaukom (f.eks. arvelighet), bør det henvises primært til en kollega. Dersom henvisende optiker har evne og kompetanse til å måle synsfeltet med standardisert automatisert perimetri, er dette den desidert viktigste målingen.
Øyetrykket er viktig, men det utgjør bare en høyere risiko for å ha et høyere trykk – det er risiko for både falsk negativ (vi tror pasienten er frisk, men den er syk) og falsk positiv (vi tror pasienten er syk, men den er frisk), hvis vi bare har trykkmålingen. Dersom optikeren i tillegg har mulighet til å få en realistisk vurdering av papillene, har du ekstra kjøtt på beina for å gjøre din vurdering.
Konklusjon: Du kan ikke stole på at pasienten ikke har glaukom med mindre du utfører flere, mer grundige undersøkelser.
Noen spurte meg om måling av kammerdybde med van Herick-metoden kan oversettes til grader. Noen instrumenter kan gi oss informasjon om kammervinkelen. Van Herick er en enkel, men veldig god metode, for å måle kammervinkelen med biomikroskop.
Her måles ventrikkelvinkelen med et optisk snitt og en 60 graders vinkel innkommende temporal med sveipende bevegelse over limbus og hornhinne – deretter vurderes avstanden mellom lyskilden på hornhinnen og iris, som er ventrikkeldybden. Denne avstanden i forhold til hornhinnens lysgap vurderes så i forhold til hverandre.
Nedenfor finner du en forenklet tabell hvor van Herick og omtrentlige grader dette er vurdert til å være:
Sist, men ikke minst, vil øyepleien få betydelig bedre henvisninger skrevet når velbegrunnede vurderinger og undersøkelser kan konkludere med at akkurat denne pasienten sannsynligvis er syk og trenger hjelp – i stedet for å bli vurdert som frisk.
Med dette kan vi til og med slå fast at både optikere og optometrister er en viktig instans i primær øyehelsetjeneste!
| Van Herick | Grader (ca!) |
| 0 = ingen avstand | 0-5 |
| 1 = 1:<1/4 | 10 +- 5 |
| 2 = 1:1/4 | 20 +- 5 |
| 3 = 1:1/2 | 30 +- 5 |
| 4 = 1:1 eller større | 35 + |
Sist, men ikke minst, vil øyepoliklinikken få henvisninger av bedre kvalitet når velbegrunnede vurderinger og undersøkelser kan konkludere med at akkurat denne pasienten sannsynligvis er syk og trenger hjelp. Da slipper man forhåpentligvis tilfellder der pasienten har blitt henvisning, men viser seg å være frisk.
Med dette kan vi slå fast at optikere og optometrister har en viktig rolle i den primære øyehelsetjenesten!
Om du er interessert i mer fagstoff, vil våre samarbeidspartnere Ingebret Mojord og Gustav Brinkby skrive flere artikler for oss i tiden fremover.
